La pobreza y la enfermedad se asocian y retroalimentan de modo negativo. Cuando una persona está dentro de la categoría de pobreza o de indigente, es decir, cuando no puede cubrir sus necesidades alimentarias (calóricas) básicas, tiene mayores posibilidades de experimentar enfermedades y/o profundizar padecimientos derivados de esa condición. En Argentina, la pobreza disminuyó levemente y la indigencia aumentó en el segundo trimestre con respecto a igual período del año pasado, según el Indec.
Los cambios realizados en la metodología de medición del INDEC en el 2016, aumentaron los umbrales de las canastas de pobreza e indigencia utilizadas hasta el 2015. La nueva línea de pobreza resultó intencionalmente alta y en consecuencia era previsible que ante la estabilización de algunos indicadores económicos se produjera una baja de la pobreza. Entonces, el aumento de la indigencia expresa la incapacidad del modelo económico actual para dar respuesta a los estamentos sociales más postergados, que son los que más necesitan del apoyo del Estado. Se trata de más de 400 mil hogares (1.7 millones de personas) que la mayor parte del mes experimentan la incertidumbre de no poder alimentarse acorde a sus necesidades. La indigencia es una condición de privación extrema, que enferma, altera los trayectos escolares de los niños e interrumpe el de los adolescentes, además de exponer a prácticas mendicantes, violentas y abusivas a todos los miembros del hogar.
El aumento de la indigencia solo se puede explicar por el impacto negativo de las políticas económicas de gobierno. Desde el 2015 no solo aumentó el precio de los alimentos, principal gasto de los pobres, sino que se desarticuló la red de provisión en la que se desenvolvían estas familias, red en la que se combinaban con cierta previsibilidad diferentes fuentes de ingresos (en dinero y especies).
Dentro del universo de la indigencia están comprendidos los hogares con jefatura femenina, parejas jóvenes con niños pequeños, hogares donde hay adultos con alguna discapacidad, niños y ancianos que requieren cuidados especiales. Personas que la mayoría de las veces portan en su propio cuerpo la explicación de su alta dependencia de las políticas asistenciales.
En este breve artículo nos preguntamos por el modo en que este aumento de la indigencia se expresa en un campo específico como es el de la salud, particularmente en lo que refiere a la accesibilidad y tránsito de los más pobres dentro un sistema que se torna hostil tanto por efecto de sus propias limitaciones institucionales, como principalmente por la presión que la demanda masiva ejerce sobre él. Las observaciones las hacemos en base a evidencias de cobertura y presupuesto con foco en el conurbano por considerar que se trata de un aglomerado que sintetiza y extrema los problemas que luego se expresan a nivel nacional.
La pobreza según Cambiemos
Para la coalición de partidos que gobierna el Estado nacional actualmente, Cambiemos, la pobreza es una condición de las personas y no un problema del esquema de distribución de la riqueza de la sociedad. En tal sentido el Estado se puede desentender, así como justificar que sus respuestas sean de baja calidad comparadas a las opciones de mercado. Este esquema opera en la organización e integración de la sociedad profundizando las desigualdades de modo irreversible.
Más de 400 mil hogares (1.7 millones de personas) experimentan la incertidumbre de no poder alimentarse acorde a sus necesidades la mayor parte del mes.
La concepción de la pobreza de un gobierno queda expresada en sus actos y se explica por el modo en que se da respuesta a los problemas. En ese sentido observamos de modo crítico medidas tales como: el endeudamiento de los más pobres propiciado por el propio Estado, obstáculos para obtener eximiciones en el pago de impuestos, suspensión de pensiones no contributivas a personas en situación de vulnerabilidad, reducción y congelamiento de becas para la retención educativa de adolescentes y jóvenes, quita de bono de fin de año para beneficiarios de la Asignación Universal por Hijo (AUH) y jubilados que cobran la mínima. En materia de salud los cambios en la provisión de medicamentos gratuitos y los problemas de financiamiento del sistema son factores críticos que ponen en riesgo la vida de los más pobres.
Las transferencias directas e indirectas que se materializan a través del gasto público social (GPS), por medio de políticas y programas sociales, son un instrumento redistributivo de alto impacto en la sociedad, ya que posibilita generar niveles de integración social básicos más allá del poder adquisitivo de las personas. En períodos recesivos se espera que ese gasto aumente y funcione de modo pro cíclico y compensatorio. Esa función compensatoria para el gobierno de Cambiemos es vista como un desvío que debe corregirse tanto por la vía de la restricción presupuestaria, como por medio de la baja calidad de las prestaciones.
La lógica de los “mínimos sociales”, impuesta por los organismos de cooperación internacional para nuestros países y adoptada por los gobiernos neoliberales, es un eufemismo que encubre la posibilidad de que el Estado brinde respuestas con doble estándar según el poder adquisitivo de los destinatarios de sus servicios. A diferencia del gobierno anterior que propició las políticas sociales desde el enfoque redistributivo, el gobierno actual asimila la gratuidad a la dádiva. Las personas que recurren a lo público deben aceptar lo que reciben como un favor del resto de sociedad hacia ellos, lo que no admite queja y solo espera agradecimiento. La idea de justicia social está nuevamente sujeta a lo que se llama crisis de racionalidad, un fenómeno que supone un cambio del entendimiento colectivo sobre un tema central, como la función del Estado en la provisión de bienestar. Esta crisis se produce a partir de que el propio Estado es el que impone el cambio de racionalidad.
En este tiempo, mientras se busca implementar reformas estructurales de la economía, la seguridad social, la educación y la salud pública, para los más pobres existieron satisfactores de baja calidad pero alto impacto, como el aumento de la cantidad de beneficiarios de los programas de ingreso, así como el acceso a planes de endeudamiento que los tienen como garantía (con una tasa de interés del 24% anual).
Las transferencias monetarias, aunque son una contribución significativa, por sí solas no permiten que la familia supere los umbrales de la sobrevivencia. Es un mito suponer que las personas pueden vivir de “planes sociales”, en todo caso pueden solo sobrevivir con ese único ingreso. A su vez, si el único ingreso seguro del hogar se convierte en una deuda, la situación será aún más crítica.
En 2015, un tercio de las familias que percibían la AUH, consignaban este ingreso como único, lo que las dejaba en condición de indigencia. Ese guarismo hoy aumenta de la mano de la caída del consumo y la pérdida de puestos de trabajo de menor calificación, franja que en el mercado de trabajo es diputada por diferentes segmentos de los sectores populares. En esa competencia darwiniana, aun con el mismo nivel educativo, las mujeres, los jóvenes y los adultos con problemas de salud son los que quedan fuera.
Hablemos de la salud
La relación entre pobreza y enfermedad está probada, sin embargo los determinantes sociales de la salud, no son suficientemente problematizados por los estudios sobre pobreza crítica, ya que se sigue enfocando el tema ingresos en desmedro de otros factores asociados, que en la mayoría de los casos son los que explican esa débil condición de ingreso. Según lo definió la Organización Mundial de la Salud en 2011, los determinantes sociales de la salud son las circunstancias en que las personas nacen, crecen, viven, trabajan y envejecen. Se trata de condiciones que vinculan lo individual y lo colectivo, que son objeto de la política social y por lo tanto, son modificables. La situación de indigencia refiere a la capacidad de consumo según ingresos. Es una caracterización incompleta que debe también considerar factores determinantes que combinan las condiciones de ingreso del hogar, con su entorno comunitario y el acceso al sistema de ayuda social y otras prestaciones básicas desmercantilizadas como salud y educación.
Al respecto nos preguntamos qué ocurre con el sistema de salud, cuándo cambian y/o se deterioran los soportes de la seguridad y de la ayuda social por efecto de la precarización y la desocupación de sectores que hasta hace unos meses cotizaban dentro del mercado de trabajo formal y que luego pasan a demandar al sistema público de salud, junto con jubilados, pensionados, beneficiarios de la AUH y todas las personas que encuentran respuesta (parcial o total) dentro de este sistema, ahora también amenazado con nuevas reformas.
A continuación, y sobre el supuesto de que los sectores de menores recursos son los que demandan mayoritariamente dentro del sistema de salud pública y que, a su vez, ante la presión de otros grupos expulsados del mercado de trabajo formal su condición de grupo prioritario quedará aún más desdibujada, es que analizamos la cobertura y demanda potencial que hoy tiene el sistema de salud a nivel nacional y en el caso del conurbano en particular, según los datos que brinda el INDEC para Gran Buenos Aires (GBA).
Cobertura de salud en Argentina: una foto de la situación actual
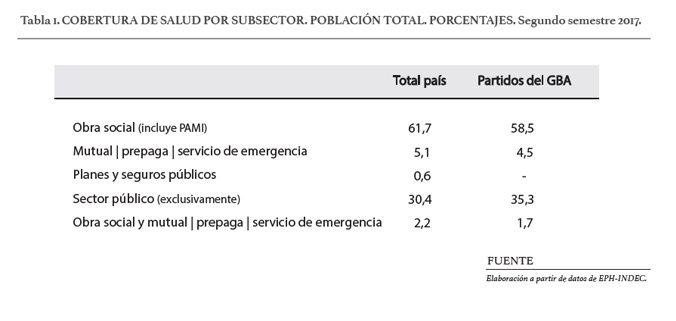
El sistema de cobertura en salud de Argentina se basa en un sistema mixto donde las personas pueden estar cubiertas por su condición del empleo, por seguros de salud individual, y por la cobertura de programas de la seguridad social. La tabla 1 muestra la situación de la población argentina en función del subsistema de salud al que pertenecen, en el segundo trimestre de 2017 -en rigor, se trata de la población cubierta por la Encuesta Permanente de Hogares-. Como revelan los datos, la gran mayoría de la población -casi el 70 por ciento- posee algún tipo de cobertura médica por la que paga o le descuentan. En los partidos del GBA, el porcentaje de población con cobertura médica es algo inferior –llega casi a los dos tercios-.
Considerando el total país, el 61,7% tiene obra social solamente (incluyendo PAMI); el 5,1% tiene mutual, prepaga o servicio de emergencia solamente; el 0,6% tiene planes y seguros públicos solamente; y, el 2,2% tiene obra social y mutual, prepaga o servicio de emergencia. En tanto, el 30,4% de la población cuenta exclusivamente con el sector público para el cuidado de su salud. Por su parte, la situación es similar en los partidos del GBA: la mayoría -58,5%- tiene una cobertura que proviene de una obra social –ligada centralmente a la relación de los hogares con el mundo del trabajo-; un 4,5% están cubiertos por una mutual, prepaga o servicio de emergencia, y el 1,7% restante posee ambas coberturas.
A partir de que casi un tercio de los argentinos -y más de un tercio de quienes viven en los partidos del GBA- no cuentan no cuentan con obra social, es necesario observar detenidamente las características de esa población.Nos enfocamos en este segmento de la población dado que por concepto será el que depende más fuertemente de la oferta pública de salud. Al respecto diremos que el problema no es tener que depender de la oferta de salud pública, sino que el presupuesto del sector no atienda la dimensión de esta demanda y la procese en consecuencia.
En términos presupuestarios y tomando como ejemplo la PBA, un informe de la Universidad de Nacional de Avellaneda (UNDAV) del mes de noviembre, da cuenta que al mes de junio para el sector salud, la ejecución presupuestaria era 42,7% con destino principal a gasto en personal. Para bienes de consumo y de uso en el mismo período solo se emplearon el 14,7% y 26,7% de los recursos disponibles. Siguiendo la línea de análisis, en materia de saneamiento hasta el mes de junio solo se había utilizado una quinta parte del presupuestos vigente, dentro de este tópico se destaca el rubro “servicios de agua y cloaca” con una ejecución del 32%. La subejecución presupuestaria proyectada para este sector según este informe es del 68,8%. Obviamente a medida que el cronograma electoral evolucionó se puede haber acelerado esa tendencia, pero dudosamente por una cuestión operativa, la ejecución dejará de ser deficitaria a fin de año. A estos desfasajes con referimos cuando analizamos el discurso y la acción concreta en temas urgentes como el de salud pública y sus determinantes sociales.
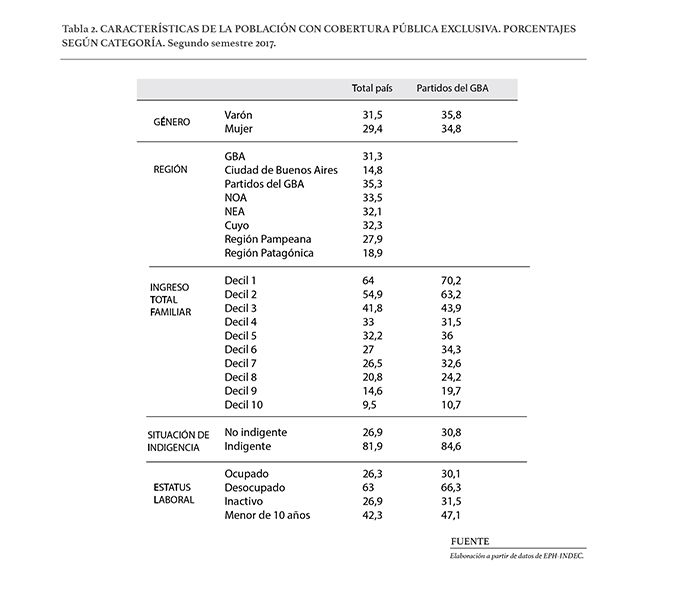
Como podemos ver en la tabla 2, en materia de cobertura hay diferencias tanto por género, región, ingresos y situación laboral. A su vez, si comparamos el total país con la GBA vemos que esos números son aún más significativos.En términos espaciales, solo las regiones patagónica -especialmente- y pampeana tienen un porcentaje de población no cubierta inferior al promedio nacional. El GBA muestra una tasa de cobertura pública exclusiva de 35,3% –levemente por encima del promedio nacional-. Pero este dato resulta de la combinación de situaciones bien disímiles: mientras que en la ciudad de Buenos Aires, la tasa es del 15%, en los partidos del GBA supera el 35%.
Las observaciones las hacemos en base a evidencias de cobertura y presupuesto con foco en el conurbano por considerar que se trata de un aglomerado que sintetiza y extrema los problemas que luego se expresan a nivel nacional.
Una mirada de género sobre la problemática de la cobertura de salud no permite apreciar, al menos en principio, diferencias significativas entre las tasas de cobertura pública exclusiva de varones y mujeres –y esto vale tanto a nivel país como para los partidos del GBA-.
En cambio, en términos de ingresos la cobertura se encuentra muy inequitativamente distribuida. Por un lado, se observa una clara relación positiva entre el nivel de ingreso y la probabilidad de contar con una cobertura médica contributiva -especialmente para el total país, pero también en el caso de los partidos del GBA-. Así, por ejemplo, el 10% más rico de la población tiene una probabilidad 2,5 veces mayor de estar cubierto vis a vis al 10% más pobre –90,5 versus 36%-. En los partidos del GBA, las diferencias son aún mayores: el 10% más rico de la población tiene una probabilidad 3 veces mayor de estar cubierto vis a vis al 10% más pobre –89,3 versus 29,8%-. El estrecho vínculo entre los ingresos y la probabilidad de contar con obra social o prepaga puede apreciarse también comparando la situación de la población indigente. El 82% de los indigentes del país dependen exclusivamente de la salud pública y este guarismo se eleva al 85% en los partidos del GBA.
Finalmente, también se aprecian diferencias significativas en las tasas de cobertura de salud según la condición de actividad. Considerando el total del país, un desocupado tiene 2,4 veces más de chance de no tener obra social ni prepaga que un ocupado –63 versus 26,3%-. En pocas palabras, lo que pasa en el mundo del trabajo constituye un factor central para el funcionamiento equilibrado de un sistema que pretende funcionar bien bajo una lógica combinada de lo público y lo privado. En este sentido, resulta particularmente preocupante el fuerte aumento del desempleo y el subempleo que tuvo lugar desde 2015.
Para el total país, el desempleo y el subempleo aumentaron 2,1 puntos porcentuales entre los segundos trimestre de 2015 y 2017 –6,6 a 8,7% y 9 a 11,1%, respectivamente-. La situación del mundo del trabajo es todavía más grave en los partidos del GBA, donde el desempleo aumentó casi un 40% -de 7,9 a 10,9%- y el subempleo cerca del 70 –de 7,8 a 13,2% durante el mismo período. El pobre desempeño del mercado de trabajo -el cual lejos de ser una consecuencia “no deseada” de la política económica, es más bien un instrumento en el infructuoso intento por controlar la inflación- podría, aunque quizás no inmediatamente, incrementar la ya elevada proporción de población sin obra social. Esto implicará necesariamente mayores tensiones sobre el sistema público de salud.
El pobre desempeño del mercado de trabajo podría, aunque quizás no inmediatamente, incrementar la ya elevada proporción de población sin obra social. Esto implicará necesariamente mayores tensiones sobre el sistema público de salud.
Conclusión
Para este gobierno la pobreza es una condición de las personas y no un problema del esquema de distribución de la riqueza de la sociedad. Ante el crecimiento de la indigencia y la expresión masiva de la pobreza, el análisis de las políticas sociales y sus resultados se debe hacer desde la certeza de que, para las políticas sociales, la acción en torno a la pobreza masiva siempre es deficitaria y selectiva. Deficitaria porque la necesidad de recursos es inversamente proporcional al tamaño del problema y selectiva no por focalización desde la oferta, sino porque llega el que mejor capacidad tiene para desenvolverse en un sistema colapsado como se torna el sistema de salud ante la demanda exponencial que experimenta, con igual o menos recursos que antes de la brutal devaluación que vivió la sociedad argentina en el 2016. El resultado de las políticas asistenciales en contextos de pobreza masiva termina siendo azaroso y de baja calidad a pesar de los esfuerzos individuales que puedan hacer las instituciones del sector en sus diferentes niveles de complejidad. Pobreza y enfermedad están asociadas, pero no como una cuestión natural, sino como un problema de las políticas públicas que son las que pueden y deben dar una respuesta en ese sentido.
· Adriana Clemente y Agustín Mario ·
Adriana Clemente es especialista en Políticas Sociales y Directora del Centro de Estudio de Ciudad de la FCSs/UBA (CEC-Sociales). Agustín Mario es economista, docente e investigador de la UNM y del CEC-Sociales (FCSs/UBA).
