El Programa Mais Médicos para o Brasil consiste en una política pública destinada a resolver un problema estructural desde la creación del Sistema Único de Salud de Brasil (SUS): la falta de médicos para la atención primaria en general pero en particular en los municipios más pobres y aislados del país.
El SUS fue creado en el año 1988, apoyado en una reforma constitucional que consideró a nivel nacional la salud como derecho. Esto fue un acto heroico para un país que tenía débilmente articulado un sistema de salud basado en el aporte de algunos trabajadores y sin cobertura institucionalizada para toda la gran masa de población con empleo precario y desempleada. Estamos hablando de un país donde casi la mitad de la población era pobre en ese año.
En el año 1991 comienza a organizarse lo que en Brasil se llama Atención Básica, que es la estrategia de atención primaria de la salud en un país de dimensiones continentales y con desigualdades sociales entre Estados que eran como las desigualdades existentes entre ciudadanos de Bélgica e India, por ejemplo. La desigualdad del desarrollo entre Estados (provincias), producto de la historia social económica y política hizo que algunos estén aislados de las redes de caminos y que solo sea posible acceder mediante horas de barco o avión. Una de las primeras acciones de atención básica que se tomó fue crear un programa de agentes comunitarios, que luego se transformó en un programa de salud de la familia y que luego se redefinió como una estrategia. Para la población significó, en especial la más vulnerable, pasar de no tener nada o, en el mejor de los casos, tener el apoyo de alguna institución religiosa/hospitalaria basada en el concepto de caridad, a tener un centro de salud con profesionales a su disposición.
En Brasil hay una gran diferencia con Argentina: el derecho a la salud está directamente expresado en la Constitución Federal y la atención primaria es gestionada por un gobierno tripartito (federal, estadual y municipal) donde el Gobierno federal tiene capacidad rectora directa y no solo a través de programas. Esto significa que envía dinero e insumos a cambio de organización, gestión, evidencias de calidad e indicadores de resultados. Creo que, a partir de la experiencia brasileña y los resultados que ha tenido en la atención primaria, debemos repensar la arquitectura de nuestro federalismo cuando se trata de la salud de la población.
Actualmente la estrategia de salud familiar se organiza en equipos que trabajan en centros de salud. Existe una norma que determina la cantidad de equipos según la cantidad de habitantes en ese municipio. En este momento hay más de 40.000 equipos trabajando en prácticamente todo el territorio. Los Equipos de Salud de la Familia (ESF) tienen una conformación tipo: un enfermero licenciado, un técnico de enfermería, un médico y agentes comunitarios. En algunos casos se incluyen dentistas y asistentes dentales. Estos equipos articulan con lo que se llama Núcleo de Apoyo a la Atención Básica (NASF) donde estarían todas aquellas profesiones que aportan interdisciplinariamente al concepto de salud. Varios ESF se referencian a un NASF y es, en general, a nivel municipal que se organizan las derivaciones a otros niveles de complejidad. Hasta aquí una breve descripción de las redes del SUS.
En Brasil hay una gran diferencia con Argentina: el derecho a la salud está directamente expresado en la Constitución Federal y la atención primaria es gestionada por un gobierno tripartito (federal, estadual y municipal) donde el Gobierno federal tiene capacidad rectora directa y no solo a través de programas.
Según datos del Programa de las Naciones Unidas para el Desarrollo (PNUD), de 1990 al 2015 Brasil ganó casi diez años de esperanza de vida al nacer y desde 2000 y hasta 2012 salieron de la línea de pobreza unos 23 millones de habitantes, que en términos porcentuales significó un 22,5% de disminución de la pobreza. Esto se debe a los grandes avances económicos y sociales del gobierno de Lula Da Silva. No podemos dejar de nombrar al Programa llamado “bolsa familia” que alcanzó a uno de cuatro brasileños y transformó el mapa distributivo de Brasil. Datos del Ministerio de Desenvolvimiento Social expresan la magnitud de la transformación: redujo la desnutrición en un 73% y la mortalidad infantil en un 45%.
El Programa Mais Médicos es el brazo operacional de una política pública. Sin embargo, raramente existen programas transformadores de la realidad social sin un gobierno que trabaje articuladamente para la transformación social. Aunque tengan una vocación progresista, solo serán transformadores en el marco de un plan de reestructuración generalizado. No niego la incerteza y la indeterminación en el curso de la acción, pero aun en este caso, deberán ser los actores involucrados directa o indirectamente, los que sepan aprovechar los movimientos de oportunidad para generar un nuevo orden.

Nuevos desafíos
En el año 2013 el Frente Nacional de Intendentes hizo un reclamo al gobierno de Dilma Rousseff. Los equipos de atención básica estaban consolidados pero muchos sin médico. Es conocido el peso del modelo hegemónico pero también lo importante que es para la población tener un médico en su municipios, especialmente cuando no existe otra opción para la atención o el cuidado.
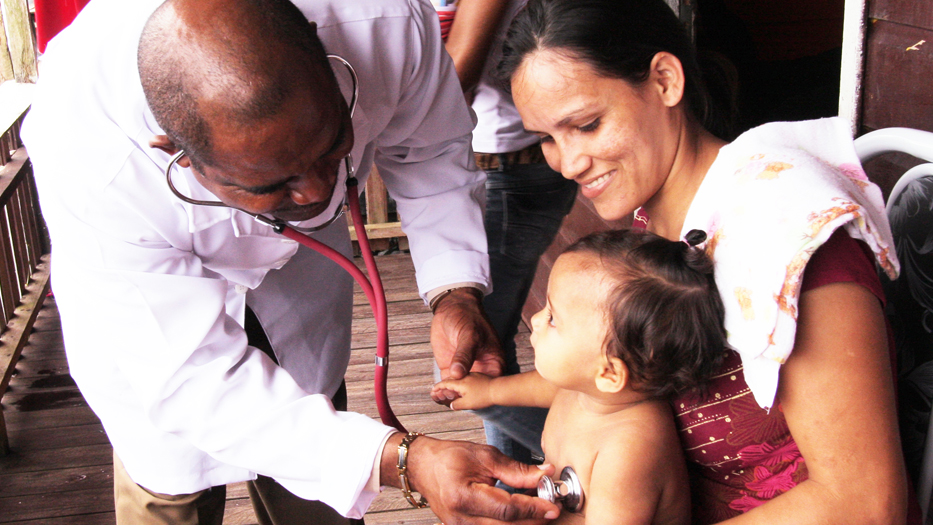
En Brasil, salvo varias y honrosas excepciones, un profesional médico es alguien o bien de una buena posición social o que tuvo suerte o capacidades extras para ingresar a un curso de medicina extremadamente cerrado. En este país, el médico es un trabajador que gana bastante más que el promedio de todas las profesiones de la salud y que se encuentra colegiado en organizaciones corporativas que cuidan, hasta la irracionalidad, el trabajo local. A estos médicos les ofrecían salarios de hasta 10.000 dólares para ir a trabajar a municipios pobres y/o aislados y aun así, no había médicos o estaban temporalmente. Ante esta situación el Gobierno creó el Programa, sabiendo que los médicos brasileños, que son menos que la media de otros países vecinos, prefieren trabajar en las grandes ciudades. Se publicó la convocatoria dando prioridad a los médicos brasileños y abriendo la posibilidad a médicos extranjeros y a la cooperación cubana mediante la gestión de la Organización Panamericana de la Salud.
El Programa Mais Médicos es el brazo operacional de una política pública. Sin embargo, raramente existen programas transformadores de la realidad social sin un gobierno que trabaje articuladamente para la transformación social.
Esta decisión no cayó bien en la corporación médica que realizó algunos intentos de boicot. Ante la evidencia del avance del Gobierno con esta iniciativa, apelaron a la inconstitucionalidad y a mecanismos diversos. El programa tuvo que ser diseñado como un programa de formación en servicio para eludir estos obstáculos pero con decisión política salió a la cancha. En el año 2014 habían llegado casi quince mil médicos cubanos (pocos brasileños aceptaron inscribirse) y cubrieron más de la mitad de los municipios del país.
Lo que sucedió en el territorio y cómo le cambió la vida a un número importante de personas fue muy importante. Tras cuatro años de evaluación de este programa, yendo a los lugares más recónditos de Brasil, es posible decir que fue una revolución en las representaciones y prácticas de la población en relación a la atención primaria. Esto fundamentalmente se dio de la mano de los médicos cubanos.
Hay bastantes trabajos publicados que no hacen más que mostrar aspectos positivos del programa en varias dimensiones. Lo más llamativo, además de la inclusión de un modelo de atención basado en la promoción, fue cómo la gente incorporó el modelo y valoró a los médicos, en especial a los cubanos y como, aun sin un saber técnico, pudieron percibir las diferencias entre el modelo de atención que habían conocido antes (los que alguna vez habían tenido contacto con médicos locales) y el que conocieron con los médicos del programa. Esta diferencia se resume en la categoría dignidad y tiene que ver con que pudieron sentir la diferencia entre la reificación del pasado (o ser tratados como cosas) y la subjetivación del presente (o ser tratados como humanos). Frases como “me mira a los ojos” o sorpresas porque “me examinó” o porque los tocaron sin asco, o poder tomar café con el médico o que no lo dejen plantado sin atender, después de haber viajado cinco horas de barco y aun en el horario de almuerzo, son algunas de las evidencias encontradas en la evaluación.
Un filósofo marxista de la Escuela de Frankfurt, llamado Axel Honneth, dice que la reificación es un comportamiento humano que quebranta nuestros principios morales y que consiste en tratar a los sujetos como objetos insensibles o mercancías. Gyorgy Lucáks expresa que, en contextos de estados capitalistas, esto se ha convertido en un modo predominante de accionar intersubjetivo. Los médicos cubanos trajeron, además de su bagaje específico sobre la atención primaria, un componente de humanización desconocido para la población más pobre de Brasil. Y esto fue un efecto inesperado de esta política. No hubiera sucedido si los médicos anotados hubieran sido todos locales.
Algo tenemos que aprender del modelo de atención cubano, sin entrar necesariamente en dicotomías entre capitalismo y socialismo.
El legado de esta política pública fue construir un derecho basado en la dignidad, que no fue un objetivo explícito pero se hizo tan presente que, de ahora en más, la diferencia va a hacerse sentir si se retrocediera a la situación anterior. El programa trajo dignidad además de cobertura para 63 millones de personas, muchas pertenecientes a los lugares más remotos y aislados del país. Algo tenemos que aprender del modelo de atención cubano, sin entrar necesariamente en dicotomías entre capitalismo y socialismo
· Yamila Comes ·
Es psicóloga, magíster en Salud Pública y Doctora en Psicología. Actualmente vive en Brasilia y trabaja en la Universidade de Brasilia como profesora de la Maestría y el Doctorado en Saúde Coletiva y como investigadora. Estuvo cuatro años evaluando el programa Mais Médicos.
15 febrero, 2018 at 7:42 pm
Excelente analisis del comcepto de Atencion Primaria…..
19 febrero, 2018 at 9:04 pm
Marta, sin dudas es muy interesante este ejemplo de Brasil que narra Yamila Comes: muestra cómo la implementación sinérgica, entre los distintos estamentos de gobierno, de la estrategia de Atención Primaria impactó en la calidad de vida de las personas, ampliando notoriamente el acceso a la salud y derribando barreras de prejuicio en la relación entre profesionales y pacientes. ¡Gracias por tu comentario!
10 abril, 2021 at 5:14 pm
Hola! Necesito un análisis del texto. Me podrás ayudar?